受診案内
キリストの愛と確かな医療をもって心と体のいやしをめざします。
生殖医療科(不妊治療)
診療科のご紹介
近年日本では、子供が欲しいと願っても、なかなか妊娠できないご夫婦は、5組に1組といわれ、年間8万人以上の方が体外受精などの高度不妊治療で妊娠されています。
日本では少子化対策の一環として、2022年4月以降は、高度生殖補助医療のほとんどが保険診療内で受けられるようになりました(年齢制限あり)。ご夫婦で早期から適切なアドバイスのもとで検査や治療を受けて頂ければ、体外受精を受ける前に解決できる問題も多くあります。
当院生殖医療科は、検査やタイミング治療、人工授精はもちろん、体外受精・顕微授精・凍結受精卵(胚)移植など高度生殖補助医療も行っております。
また、不妊原因と関わりのある「子宮筋腫」や「子宮内膜ポリープ」、「子宮内膜症」などの治療にも力を入れ、婦人科の医師とも協力して手術や治療を行っております。
生殖医療から、妊娠・分娩・新生児医療まで継続して通院して頂くことができるのも、当院の魅力のひとつと考えております。
その他、「不妊カウンセラー」や「体外受精コーディネーター」による「個別不妊相談室」を設けて、患者様おひとりおひとりの気持ちに寄り添った治療・サポートができるように取り組んでいます。経験とチームワークで治療のサポートさせて頂きます。どうぞお気軽にご相談ください。
診療時間・受診方法
受診方法
生殖医療科の診療は予約制です。
初診の方
初診の方は必ず「お電話で」または「かかりつけ病院を通して」予約をお取りください。
当院での通院歴があり治療再開を希望される方も、お電話での予約をお願いしております。
(ポケメドアプリでのweb予約はご利用頂けません)
再診の方
再診の方は、窓口予約・電話予約・ポケメドアプリでのweb予約が可能です。
【注意事項】
- web予約の方は、月経開始後初回受診の際、コメント欄に月経開始日を入力してください。
- 予約締切は診察の前日です。
- 希望の日時に予約が取れない場合はお電話でご相談ください。予約日程の調整が可能な場合がございます。
- やむを得ず当日受診される場合も、来院前にお電話でご連絡ください。
診療時間
| 日 | 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|---|
| 午前 | 半田雅文 | 久保田陽子 | 半田雅文 | 半田雅文 | 久保田陽子 | 半田雅文 |
| 午後 | 半田雅文 | 半田雅文 | 半田雅文 | 半田雅文 | – | – |
休診・代診のお知らせ
| 診療日 | 担当医 | 変更内容 |
|---|---|---|
| 2026年3月23日(月)午前 | 久保田陽子 | 代診 山口桃李 |
| 2026年4月9日(木)午前 | 久保田陽子 | 代診 山口桃李 |
| 2026年5月1日(金)午前 | 半田雅文 | 休診 |
| 2026年5月3日(日)午前午後 | 半田雅文 | 休診 |
担当医師 プロフィール
半田 雅文 / Masafumi Handa

不妊治療は妊娠することがゴールではなく、元気な赤ちゃんをお母さん、お父さんに抱いていただくことがゴールだと考えております。アドベンチスト病院の生殖医療科は産婦人科はもちろんのこと、内科、外科など 他科の医師とも情報を共有し、密な連携が可能です。 そのため、基礎疾患などを持った患者様や流産の経験、妊娠中の経過に不安のある患者様にも安心して不妊治療・不育治療を受けて頂けると思います。 約20年間、生殖医療に関わってきた経験を生かして、お子さんを望む皆様の想いにお応えできますよう努力して参ります。
| 役職 |
|
|---|---|
| 出身大学 |
|
| 得意・専門分野 |
|
| 専門医等 |
|
久保田 陽子 / Yoko Kubota

患者様が抱える不安を少しでも減らせるよう、1つ1つ丁寧に診療させていただきます。よろしくお願いします。
| 出身大学 |
|
|---|---|
| 得意・専門分野 |
|
| 専門医等 |
|
山口 桃李 / Momoko Yamaguchi

患者様一人一人に寄りそった医療ができるように心がけています。なんでもお気軽に相談いただけると嬉しいです。
| 出身大学 |
|
|---|---|
| 得意・専門分野 |
|
| 専門医等 |
|
胚培養士 プロフィール
永井 ゆかり / Yukari Nagai
確かな技術と、心に寄り添った対話を重視した不妊治療を心掛けて
| 出身大学 |
|
|---|---|
| 資格等 |
|
| 職歴 | 「兵庫医科大学 産科婦人科学教室」にて不妊治療に関する基礎研究や胚培 |
永井 紗弥香 / Sayaka Nagai
少しでも多くの患者様のお力になれるよう愛情をもって仕事に取り組んでいきたいと思います。
| 出身大学 |
|
|---|---|
| 資格等 |
|
| 職歴 | 胚培養士歴、現職にて17年。 |
取り扱っている主な疾患・治療
不妊症とは?~早期受診のすすめ~
日本産科婦人科学会では1年間避妊せずに性交渉を持っているのに、妊娠されないご夫婦に関して、「不妊症として検査をしましょう」とすすめています。
結婚年齢(妊娠希望の年齢)が高まる傾向にある欧米では、6ヶ月妊娠しなかった場合でも不妊検査を始めるように指導しているところもあります。
また、すでに子供がいる場合は、「不妊症でない」とは言えません。
一人目はすぐ妊娠したのに、二人目がなかなか妊娠されないご夫婦もたくさんいらっしゃいます。これは女性の年齢が高くなること、それ以外にも、出産後ホルモンのバランスが崩れる場合や、子宮内の変化、そして、男性も数年のうちに精子の数や運動性が低下する場合などが原因として考えられます。
近年、晩婚化が進み不妊症となるご夫婦が増えています。 少しでも気になることがあるようなら、ためらわず早期に相談することが大切です。
不妊症の原因
不妊症の原因はさまざまですが、男性側と女性側の割合は約50%ずつです。以前は女性側に原因があることが多いと言われていたのですが、近年、男性側に原因がある方も増えています。
女性側の原因
- 排卵障害(成熟卵を安定して排卵できない)
- 卵管通過障害(両方の卵管がつまっている)
- 着床障害(卵子がうまく子宮に着床できない)
- 婦人科疾患と関係した不妊症(子宮奇形 子宮内膜症・子宮筋腫など)
- 頚管粘液分泌障害(精子を子宮にむかえ入れる粘液が子宮入口からうまくでない)
- 免疫性不妊(血液中に精子に対する抗体がある)
- 原因不明不妊症 など
男性側の原因
- 乏精子症(精子が少ない)
- 精子無力症(精子の動きが悪い)
- 無精子症(精子が全く無い)
- 性交障害(身体的なものから心理的なものまで様々) など
不妊症のスクリーニング検査
当科での特徴的な検査として、最先端のCCDを用いた子宮鏡検査があります。この検査は着床障害に対する有効な検査で、ほとんど痛みもなく数分で終了し、結果説明後にお帰りいただけます。
- 超音波検査 …子宮や卵巣の状態を観察し、排卵日を予測したり、子宮筋腫等の疾患がないか観察します。
- ホルモン検査 …血液検査で排卵に関わる様々なホルモン値を調べます。
- 頸管粘液検査 …精子の通過に必要な粘液の有無を調べます。
- 精液検査 …精子に異常がないかどうかを調べます。
- 抗精子抗体測定 …精子の動きを止める抗体を持っているかを調べます。
- 子宮鏡検査 …子宮内の状態を調べます。
- 子宮卵管造影検査 …卵管が通っているかどうか調べます。また子宮内の形の異常がないか調べます。
不妊症の治療
上記の検査で異常がみつかった場合には、医師と相談しながら患者様の症状にあった治療を行っていきます。
婦人科疾患を合併した不妊症の方の場合、疾患の治療を優先するか、不妊治療を優先するかはそのご夫婦によって異なりますので、随時、担当医と相談しながら、治療を進めることになります。
検査で明らかな問題を認めない場合は、まず以下のような治療を行います。
タイミング法

排卵日にあわせて性交渉のタイミングを合わせる方法です。
排卵のチェックには基礎体温表、超音波検査による卵胞の確認、子宮内膜の状態の確認、頚管粘液の分泌量と性状の確認、血中卵胞ホルモンの測定、尿中や血中の黄体化ホルモン(LH)の測定などがあります。これらを組み合わせて、排卵日を予測し、性交渉を持っていただきます。
※ホルモン値が低い場合や排卵障害を認める場合は排卵誘発剤やホルモン補充を行う場合があります。
人工授精(AIH:配偶者間人工授精)

夫の精子を排卵日にあわせて、妻の子宮内に注入する方法です。
- 乏精子症
- 精子無力症
- 頚管粘液分泌不全
- 精子頚管粘液不適合
- 性交障害(手淫で精子が得られる場合)
- 原因不明不妊症
- 免疫性不妊症(抗体の強さによっては自然妊娠が期待できる場合もあります)
両側卵管が閉塞している場合は、人工授精では妊娠が不可能なので、手術(腹腔鏡手術や卵管鏡下卵管形成術)で卵管の通過性を回復させるか、体外受精の適応になります。
「人工授精でも妊娠しないような男性因子の場合」は体外受精や顕微授精の適応になります。
「人工授精で妊娠しなかった原因不明不妊症のご夫婦」も体外受精の適応になります。
男性側の原因に対する治療
原因が判明している場合は原因に応じた治療を行います。
- ホルモン因子の場合はホルモン剤を投与します。
- 精索静脈瘤の場合は泌尿器科にて外科的治療などを行います。
- 原因不明の場合、ビタミン剤、サプリメントの投与や漢方薬の投与などを行います。
- 無精子症でも精巣中に精子を認めた場合は、精子を採取し、顕微授精を行うことで妊娠することが可能です。
- 脊髄損傷などで射精障害になっている場合は電気刺激等で射精を行うか、精巣中の精子を採取して、顕微授精を行うことで妊娠することが可能です。
体外受精・顕微授精
体外受精・顕微授精については、毎月体外受精(IVF)セミナーで詳しく説明しています。
以下に、体外受精・顕微授精について簡単にご説明します。
【通常の妊娠の場合】
排卵 (図①) された卵子は卵管内で精子と受精します (図②)。そして受精卵(胚)は、分割(細胞分裂)しながら卵管から子宮へ移動し、受精して5~7日後、子宮内膜に着床します (図③)。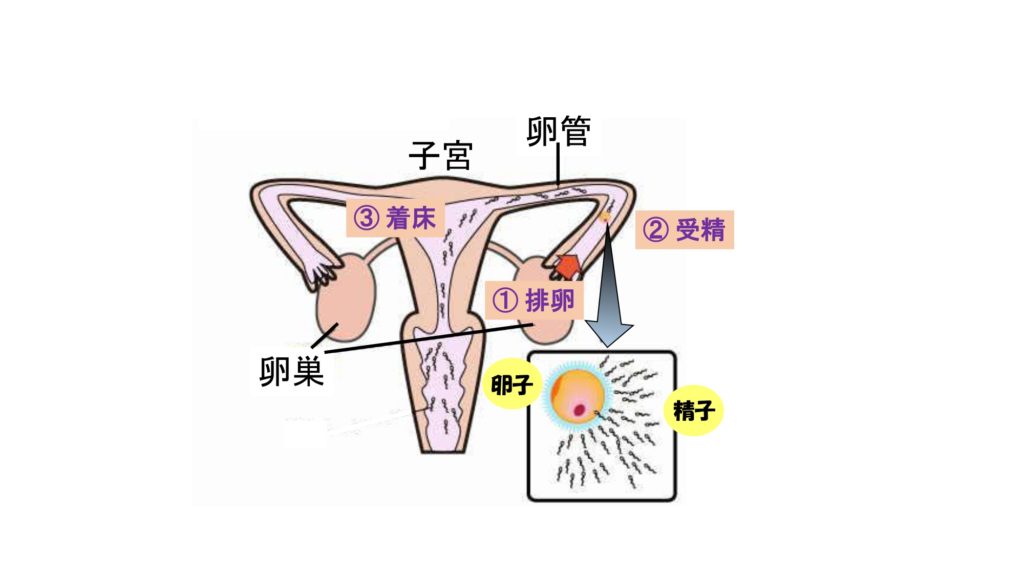
【体外受精・顕微授精の場合】
薬 (経口薬、点鼻薬、注射など) によって卵巣を刺激し、1回の採卵で複数の卵子を採取し、受精を確認し、胚の中から形態が良好なものを1個選んで子宮に戻すのが通常の方法です。
まず、排卵直前の卵子を採取し(採卵)、培養液の中で精子と受精させます(体外受精)。男性不妊症など体外受精では受精しないような場合は、成熟した1個の卵子に1個の精子を注入することにより授精させます(顕微授精)。

正常に受精した胚は、培養液の中で培養を続け、受精後3~5日目に分割した胚を子宮に戻します(胚移植)。
通常の妊娠と異なる点は
- 卵子を体外に取り出して、受精させる
- 受精後は体外環境で培養した胚を子宮に戻す
という人為的な操作が加わることです。
【体外受精・顕微授精の準備】
治療の前にまずは「体外受精セミナー」に必ずご出席ください。治療スケジュール・妊娠率・費用などの説明を行い、治療への理解を深めて頂くとともに、ご夫婦の疑問や不安にもお答えします。

体外受精治療前の準備(必要な検査など)は、患者様の状態によって異なります。担当医に意思を伝え、スケジュールを確認してください。

体外受精を行う前に、必ず血液検査や心電図検査を受けてください。検査内容は患者様によって異なります。ご主人は血液検査と精液検査を受けてください。

上記の準備が完了すれば、医師と相談した時期から、治療開始となります。治療開始の際には「体外受精・顕微授精・胚凍結融解に関する同意書」をお渡しいたします。

「体外受精・顕微授精・胚凍結融解に関する同意書」に署名の上、「夫婦証明書類」とあわせて担当医に提出してください。
妊娠率を下げるものを避けましょう
喫煙

喫煙は末梢の血管を収縮させ、血液の循環を悪くします。
ホルモンは血液の流れで運ばれますので、ホルモンのバランスが崩れる要因になります。
また、喫煙による一酸化炭素の上昇と低酸素状態は直接不妊の原因になりますし、妊娠が成立してからの流産の原因や胎児の異常の原因になります。
肥満とやせ

日本産科婦人科学会ではBMIが「19未満」がやせ、「25以上」が肥満と定義しています。
BMI=体重(kg)÷身長(m)÷身長(m)で計算します。
BMIが30以上になると妊娠率は低下し、6週未満の流産率が増加するという報告があります。
肥満の方が子供さんを望まれる場合は、まず減量をご検討ください。ただ、極端な減量はホルモンのバランスを崩す可能性がありますので注意が必要です。
当院では栄養士による食事指導や運動療法も行っております。バランスのよい食事を少し少なめに摂るようにして、適度な運動を組み合わせ健康的な減量を心がけてください。
また、BMIが19未満でも不妊治療の成績が下がり、不妊治療にかかるコストが増えるという報告があります。
やせの方はなかなか体重を増やすことは出来ません。また、自分では気づかないうちに偏食になっている人も沢山います。バランスのよい食事を効率的にとるために栄養指導をおすすめします。何をどのくらい食べるのが適切なのかを知ることが大切です。
また、微少元素や甲状腺ホルモンの検査が必要になる場合もあります。
ストレス

「ストレスを減らしなさい」と言われても、減らすことは難しいと思います。
でも、過度なストレスは女性も男性も妊娠には良くありません。
不妊治療と仕事の両立のために
不妊治療を経験したうちの16%の方が、不妊治療と仕事を両立できずに離職しています。通院回数の多さ、心身への負担の大きさなどが要因として挙げられます。
働きながら不妊治療を受けている方をサポートするため、厚生労働省は企業に対して「不妊治療をしながら働き続けやすい職場環境の整備」を推奨しています。詳細は厚生労働省のwebサイトでご覧頂けます。
当院からパンフレット等をお渡しすることもできます。また不妊カウンセラーによる相談もお受けしていますので、お気軽にスタッフへお声かけください。
診療実績
お知らせ
- 当院では患者様に安心して不妊治療を受けて頂けるよう、生殖医療の安全管理指針を設けてこれを遵守しております。

 神戸市二次救急指定病院
神戸市二次救急指定病院







 初診の方
初診の方 セミナー・不妊相談
セミナー・不妊相談 よくある質問
よくある質問 費用・助成制度
費用・助成制度